진료패턴을 바꿀 최신 임상연구Ⅳ
최근 보건복지가족부가 항혈전제 급여 기준을 대대적으로 정비하겠다고 발표하면서 화제가 되고 있다. 이중 항혈소판제 분야는 새로운 임상시험 결과와 신약이 소개되면서 학술적으로도 활발한 논의가 이뤄지고 있다. 의협신문은 전문가 학술좌담회를 통해 심혈관질환·당뇨병·뇌혈관질환·말초혈관질환 등 각 분야별 최신 연구 결과를 공유하고, 관련 이슈를 정리하는 기회를 마련했다.

일시 : 2010년 1월 20일
장소 : 대한의사협회 회관
사회 : 박정배 관동의대 교수(제일병원 심혈관내과)
패널 : 이철환 울산의대 교수(서울아산병원 심장내과)
나정호 인하의대 교수(인하대병원 신경과)
안철우 연세의대 교수(강남세브란스병원 내분비내과)
김장영 연세대 원주의대 교수(원주기독병원 심장내과)
너도나도 아스피린 안돼…당뇨병 환자에도 제한

아스피린의 경우 과거에는 1차예방을 위해서 남자는 45~55세, 여자는 65세가 넘으면 쓰도록 했지만, 최근의 자료들은 그러한 권고를 뒷받침하지 않는 것 같다.


1차 예방 목적으로 사용하는 아스피린은 뇌졸중 예방에는 효과를 보이지 못했고, 전체 사망률도 줄이지 못했으며, 심장발작은 줄이지만 출혈 위험은 증가시켰다. 심지어는 당뇨병 환자에서도 통계적 검정력은 떨어지지만 효과가 없는 것으로 나타나 아스피린 사용에 대한 의문이 제기되고 있다.

당뇨병을 관상동맥질환과 다름없다고 여기면서 과거에는 40세 이상에서 아스피린을 1차예방 목적으로 사용해야 한다고 했지만, 이제는 새로운 패러다임이 제시됐다. 앞으로 당뇨병 전문가는 물론 다른 분야 임상의에게도 이러한 부분을 적극적으로 알려야 할 필요가 있다.


현재로선 당뇨병 환자에서 단순한 예방 목적의 아스피린 투약은 예후를 호전 시킨다는 근거가 없으며, 특히 출혈 합병증을 고려해 볼때 70세 이상의 고령이나 저위험군 당뇨병 환자는 아스피린 복용을 하지 않는 것이 적절하다고 생각된다.
이철환 : 아직도 특별한 위험 요인이 없는데 아스피린을 먹는 사람들이 많다. 항혈소판제는 부작용이 없는 약이 아니기 때문에 반드시 위험 대비 이익을 고려해야 한다.

사회 : 2차예방 목적의 항혈소판제는 부작용 대비 확실한 효과를 보이지만, 1차예방 목적의 사용은 상당히 제한적이다. 심지어 당뇨가 있는 경우에도 고위험 환자에만 제한적으로 사용해야 할 것이다.
누가 아스피린을 먹어야 하는가?
사회 : 그렇다면 어떤 사람에게 1차예방 목적의 항혈소판제가 필요한 것일까? 일반적으로 심혈관 위험을 평가하기 위해 프래밍험 위험지수를 사용하는데, 나라마다 편차가 크다.
이철환 : 현재 대규모 자료를 토대로 한국인의 심혈관질환 위험 예측 연구가 진행되고 있다. 중간 연구 결과에 따르면 같은 위험지수를 가졌더라도 한국인의 심혈관 사건 발생률은 서양인에 비해 훨씬 낮은 것으로 나타났다. 특히 국내에서는 뇌혈관 사건이 심혈관 사건에 비해 훨씬 많다.
이런 측면을 고려한다면 일상적인 아스피린 복용은 이익 보다는 손해를 볼 가능성이 많다.
사회 : 경동맥 플라크는 어떤가? 요즘 경동맥 초음파를 많이 하는데, 플라크를 발견했을 때 다른 위험 요인이 없더라도 아스피린을 사용할 것인가?
나정호 : 아스피린은 경동맥내중막두께(carotid intima-media thickness)에 별다른 영향을 주지 못하는 것으로 안다. 대개 스타틴과 항혈소판제를 함께 사용하는데, 대리표지자를 타깃으로 한다는 점에서 정답은 아니다.
이철환 : 심각하지 않은 플라크를 대상으로 아스피린과 스타틴, ACE억제제의 효과를 보는 연구(High-Risk Plaque)가 진행 중이다. 연구 결과가 나오면 조언을 얻을 수 있겠지만, 이론적으로는 특별한 문제가 없다면 약물요법을 시작해야 한다.
안철우 : 플라크를 발견한 이상 스타틴과 아스피린, 실로스타졸 등을 쓰면서 변화를 모니터링해야 할 것 같다.
사회 : 경동맥 플라크가 있는 경우 스타틴을 쓰지 않는 의사는 없을 것 같다. 아스피린 역시 심정적으로는 사용하면 좋을 것 같지만, 아직까지 그 근거가 스타틴과 동등한 수준은 아니라고 본다.
항혈소판요법, 진료과마다 다르다
사회 : 일반적으로 심장질환 예방, 당뇨병 환자에서의 심혈관질환 예방, 뇌졸중 재발 방지, 말초동맥질환의 증상 완화 등을 위해 사용하는 항혈소판제가 비슷하다고 생각하기 쉽지만, 실제로 사용하는 약제의 종류는 매우 다양하다.

나정호 : 신경과에서는 클로피도그렐과 함께 특징적으로 '아스피린+서방형 디피리다몰'(상품명 아그레녹스)이 외국의 여러 가이드라인에서 1차 약제로 추천되고 있다.
항혈소판 효과와 혈관 확장 효과를 기대할 수 있는 아그레녹스는 아스피린에 비해 20% 전후의 심혈관 사건 감소 효과(ESPS2·ESPRIT)를 보여준 반면 클로피도그렐과 1:1 비교한 PRoFESS연구에서 비열등성을 입증하지는 못했다. 하지만 대부분의 신경과 전문의들은 사실상 두 약의 차이는 거의 없다고 보고 있다.
안철우 : 항혈소판제를 선택할 때는 저항성 문제를 생각해야 하는데, 당뇨병 환자에서 상대적으로 저항성이 많이 나타나는 것으로 알려져 있다. 이때 실로스타졸은 하나의 전략이 될 수 있는데, 특히 파행(claudication)이 있으면 선호된다.
나정호 : 실로스타졸의 경우 국내에서 진행된 TOSS연구 결과 두개내 동맥협착이 있을 때 아스피린과 병용하면 우월한 효과를 보이는 것으로 나타난 바 있다. 특히 한국인은 서양인에 비해 두개내 협착이 많기 때문에 실로스타졸이 더 효과적일 것이라고 기대한다.
김장영 : 현재 말초동맥질환에 확실한 효과가 있다고 여겨지는 치료법은 금연·걷기·운동 프로그램·스타틴 등이다. 항혈소판제로는 아스피린/클로피도그렐과 실로스타졸도 효과가 인정된다.
말초동맥질환의 치료 목표를 파행 증상 개선과 임상 성과 개선으로 구분할 때, 현재까지 아스피린은 파행 증상을 개선시키지 못했고, 실로스타졸 100mg은 여러 약제 중 유일하게 보행거리 연장 효과를 입증했다. 일반적으로 실로스타졸과 아스피린을 병용하는데, 대규모 임상 연구 결과는 부족하다.
2008년에 보고된 ACCP 가이드라인은 실로스타졸을 일상 생활에 제한을 받을 정도로 파행이 심각한 경우나 아스피린을 사용해도 증상 조절이 안 되는 경우에만 사용하도록 제한하고 있다.
아스피린+플라빅스, 위험 대비 이익 따져야
사회 : 아스피린과 클로피도그렐의 병용요법은 어떻게 사용되고 있나?
이철환 : 병용요법은 스텐트 시술을 받은 환자에서 스텐트 혈전증 발생을 막기 위해 추천되는데, 그동안 '아스피린+쿠마딘', '아스피린+티클로피딘' 등 다양한 조합이 연구됐다.
결과는 '아스피린+티클로피딘' 병용요법이 가장 좋았지만, 티클로피딘의 부작용 문제를 해결하기 위해 효과에서 차이가 없고 부작용이 덜한 클로피도그렐이 아스피린과 함께 표준요법으로 사용된다.
약물 스텐트 시술의 경우 두 약제를 1년동안 쓰고, 1년 뒤에는 임상의의 판단에 따라 단독 또는 병용요법을 선택하는 것이 현재의 가이드라인이다. 하지만 아스피린+클로피도그렐의 병용요법은 출혈 위험을 30~50% 증가시키므로 위험 대비 이익을 잘 따져봐야 한다.
나정호 : 신경과에서는 MATCH·CHARISMA 등의 연구 결과 때문에 2차 예방을 위해 굳이 '아스피린+클로피도그렐'의 병용요법을 할 필요는 없다고 판단하고 있다. 하지만 급성기이거나 심한 협착이 동반된 고위험군 환자일 때는 아스피린 단독요법으로 충분하지 않을 수 있기 때문에 병용요법이 고려되기도 한다.

안철우 : CHARISMA연구의 하위그룹 분석 결과에 따르면 당뇨병 환자에서 병용요법이 단독요법에 비해 좀더 좋은 효과를 보였는데, 병용요법을 사용한 그룹에서 심각한 출혈이 증가한 만큼 출혈 경향에 대한 주의가 필요하다.
김장영 : 현재 상황에서는 말초동맥질환에 대한 일반적인 항혈소판제 요법으로 '아스피린+클로피도그렐' 병용요법의 임상적 근거는 부족하며, 향후 임상연구가 필요하다.
위궤양 있는 환자, 아스피린 vs 플라빅스
사회 : 항혈소판제를 사용할 때 고려해야 할 점이 몇 가지 있다. 첫 번째는 출혈 등 부작용 위험으로, 속쓰림을 호소하거나 궤양이 있는 경우, 또는 출혈 가능성이 높은 환자라면 어떤 약을 선택하는가?
이철환 : CAPRIE연구 결과에 따르면 아스피린과 클로피도그렐은 전체적인 부작용에서는 차이가 없지만, 위장관계 출혈 위험이 아스피린 그룹에서 유의하게 높았기 때문에(2.66% vs 1.99%) 위장 질환이 있으면 클로피도그렐이 추천된다.
다만 두 약의 가격 차이를 고려해 전세계적으로 여전히 아스피린이 1차약제로 추천되고 있다고 본다.
나정호 : 출혈성 궤양이 있는 경우 아스피린은 쓰면 안 되고, 클로피도그렐은 써도 된다고 생각하지는 않는다. 이때는 출혈 위험이 아스피린 보다 낮다고 알려진 트리플루잘이나 실로스타졸을 고려할 수 있다.
이철환 : 트리플루잘은 아스피린과 효과는 비슷하면서 가격은 비싸지 않은가? 약의 효과 역시 대규모 임상연구 결과가 없어 판단하기 어렵다.
나정호 : 트리플루잘은 PDE(phosphodiesterase)억제 기능과 함께 혈소판 응집과 부착을 막으며, 약리학적으로 비교적 저항성이 없다고 알려져 있다. 트리플루잘을 만드는 회사의 규모가 작아 대규모 임상 연구 결과가 나오지 못했지만, 유럽과 남미에서 진행된 연구(TACIP·TAPIRSS)에 따르면 트리플루잘이 효과면에서는 아스피린과 비슷한 반면 출혈 위험이 아스피린에 비해 유의하게 낮았다.
하지만 가격이 상대적으로 비싸기 때문에 처음부터 쓰기 보다는 소화성 궤양 등 출혈의 위험이 있는 경우에 처방한다.
김장영 : 아스피린 자체가 궤양을 유발하는 성질을 띠기 때문에 예방 목적으로 아스피린을 쓰는 경우는 약을 중단한다. 만일 아스피린을 꼭 써야 하는 경우라면 치료 내시경을 통한 출혈 조절과 프로톤펌프억제제(PPI)를 병용하는 것이 일반적이다.
사회 : 출혈 위험이 높은 환자에서는 경우에 따라 약제를 일시 중단 또는 출혈 위험성이 적은 약으로 교체하거나, 위장관보호제를 함께 투여해야 한다.
"약물 저항성 검사, 임상적 의의 없어"
사회 : 항혈소판제의 제한점 중 하나가 약제에 대한 저항성 문제다. 약제 사용에도 항혈소판 효과가 나타나지 않는 환자가 20~50% 정도로 다양하다. 항혈소판제 저항성을 사전에 모니터링하는 것이 임상적인 의미가 있을까?
이철환 : 약제에 대한 저항성을 사전에 검사해보는 방법은 현재 추천되고 있지 않다. 실험실 결과가 반드시 임상적인 저항성을 의미한다고 볼 수 없고, 또 검사비용이 비싸다는 문제점이 있다.
나정호 : 현재의 저항성 측정 방법은 혈압 조절에 비유하자면 혈압이 아닌, 레닌-안지오텐신 레벨을 측정하는 것과 마찬가지다. 대리표지자를 측정한다는 점에서 한계가 있고, 실제로 임상에서 시도했을 때 결과가 잘 들어맞지 않는다.
저항성 결과를 치료에 적용하는 과정에서 약을 바꿀 것인지, 아니면 용량을 올릴 것인지도 논란의 대상이다.
이철환 : 용량 문제는 클로피도그렐의 경우 OASIS 7 연구결과 2배 용량을 사용하는 것이 기존 용량 보다 확실히 효과적인 것으로 나타났다. 따라서 급성관동맥증후군 환자의 경우 7일간은 2배용량을 사용하고 이후 평상시 용량으로 바꾸어 사용하는 것도 좋은 방법이라고 생각한다.
참고로 아스피린은 1일 100mg와 300mg 사이에 효과의 차이가 없었다.
김장영 : 항혈소판제 저항성 검사 결과를 통한 치료 전략 수립이 실제 임상 성과에 미치는 영향을 본 임상연구가 올해 중반쯤에 발표될 예정이다. 일부 연구에서는 저항성이 있는 환자에서 향후 심혈관 질환의 합병증이 증가한다고 보고하고 있다. 하지만 혈소판 저항성검사는 몇 가지 해결해야 할 문제점이 있다.
첫째, 여러 검사 장비(platlet aggregometry·verifynow·PFA-100 등)가 소개되고 있으나, 임상적으로 유용하면서 예후를 측정할 수 있는 표준장비가 아직 없다. 둘째, 한 번 측정한 저항성 검사 결과가 정말 맞을까 하는 의문이 든다. 같은 사람에서도 검사 시점에 따라 결과의 편차(intra-individual variability)가 심하다.
이철환 : 혈소판 자체가 다이나믹하게 균형을 이루기 때문에 혈소판을 90% 이상 억제한다고 해도 강한 자극이 주어지면 다시 응집하게 된다. 이때문에 한 가지 실험실 검사로 저항성을 판단하기는 어렵고, 이를 예측하기도 힘들다.
사회 : 저항성 문제가 약제 사용에 있어 중요하기는 하지만 일상적으로 저항성을 측정하는 것은 아직 논란이 있다. 충분한 항혈소판제의 사용에도 불구하고 심혈관질환이 발생했을 때 저항성을 의심해 검사해보는 정도가 바람직하겠다.
브릴린타·에피언트, 신약 기대감 '활짝'
사회 : 최근 항혈소판제 분야에서는 프라수그렐(상품명 에피언트)·티카그렐로(브릴린타) 등 신약이 활발하게 개발되고 있다. 미국심장학회가 선정한 '2009년을 빛낸 TOP10 연구'에 새로운 항혈소판제를 대상으로 한 PLATO연구가 포함되기도 했다.

이철환 : 프라수그렐과 클로피도그렐은 화학 구조 모양이 거의 같다. 하지만 클로피도그렐의 경우 간에서 에스테라제에 의해 복용량의 약 85%가 불활성화되는데 비해 프라수그렐은 에스테라제가 활성화 과정에 포함돼 대부분의 복용량이 활성형으로 전환된다는 특징이 있다.
이러한 차이는 클로피도그렐의 저항성을 설명하는 기전이기도 하다. CYP2C19의 돌연변이체를 갖고 있는 사람들은 클로피도그렐의 활성형이 잘 만들어지지 않기 때문에 혈소판 억제 효과가 떨어지고 심장 발작이 쉽게 발생할 수 있는데, 프라수그렐은 여기에 거의 영향을 받지 않는다.
안철우 : 프라수그렐과 같은 새로운 약제들이 나오게 되면 당뇨병 환자에 대한 처방 패턴에 변화가 나타날 수 있겠다는 생각이 든다. TRITON-TIMI38연구의 하위그룹(3146명) 분석 결과에 따르면 당뇨병 환자 그룹에서 당뇨병이 없는 환자 보다 심혈관질환으로 인한 사망/MI/뇌졸중이 더 효과적으로 줄어든 것으로 나타났다.
하지만 아직 현재의 가이드라인은 1차 예방에 있어서는 신약을 권고하지 않고, 2차 예방에서도 아스피린을 1차약제로 제안하고 있다.
이철환 : 관상동맥중재술(PCI)을 받은 환자를 대상으로 한 TRITON-TIMI38연구 결과에 근거하면 당뇨병 환자가 급성관동맥증후군으로 인해 PCI 시술을 하게 될 경우 프라수그렐을 쓸 수 있다. 단, 나이가 75세 이상이거나 체중이 60kg 미만인 경우, 또는 과거 뇌졸중·TIA 등을 앓았던 환자에서 치명적인 출혈 위험이 증가했으므로, 이러한 환자는 금기다.
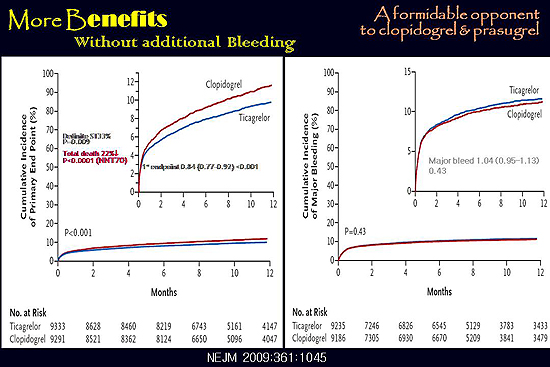
이에 비해 PLATO연구에는 광범위한 급성관동맥증후군 환자가 참여했는데(PCI 60%), 심혈관질환으로 인한 사망/MI/뇌졸중 등으로 구성된 1차 결과 변수의 커브가 TRITON-TIMI38연구 때와는 다른 양상을 보였다.
TRITON-TIMI38연구에서 대부분의 약물 효과가 PCI시술 후 1주일 내 발생하는 스텐트 혈전증을 차단한데서 비롯된 반면, 티카그렐로의 경우 클로피도그렐과의 효과 차이가 1주일 이후에도 꾸준하게 벌어져 1차 연구 종료점에서의 차이뿐 아니라 전체 사망률도 클로피도그렐 대비 22%나 줄였다.
급성관동맥증후군 환자를 대상으로 시행한 연구에서 사망률을 감소시킨 매우 드문 연구로서 임상적으로 매우 중요한 결과라고 생각된다.
이와같은 연구 결과를 종합해보면 앞으로는 클로피도그렐 제네릭과 티카그렐로, 프라수그렐의 삼파전이 되지 않을까 예상할 수 있다. 항혈소판제가 빠르게 발전하고 많은 관련 임상 연구들이 진행되고 있어 환자 치료에도 변화가 있을 것이다.
사회 : 새로운 약들이 기존 약제 대비 비슷하거나 우수한 효과를 보이면서 출혈이 비슷하거나 드물어 희망적이다. 앞으로 고용량 클로피도그렐과 프라수그렐·티카그렐로 등을 비교한 연구 결과가 나온다면 더욱 흥미로울 것이다. 향후에 약값·효과·부작용의 3요소가 항혈소판제의 운명을 좌지우지할 것으로 보인다.
<참고> 임상연구 결과 정리
ATT Collaboration(Antithrombotic Trialists' Collaboration) : 2009년 아스피린의 1차예방 효과를 본 6개 주요 연구(9만 5456명)에 대한 메타분석을 실시한 결과를 발표했는데, 아스피린은 심근경색을 제외한 다른 심뇌혈관 질환에서 유의한 효과를 보여주지 못한 반면 출혈 위험을 증가시켜 1차예방 효과에 대한 의문이 제기됐다.
CAPRIE(Clopidogrel versus aspirin in patients at risk of ischemic events) : 아스피린과 클로피도그렐을 1:1 비교한 연구로, 1만 9185명의 혈관질환자를 대상으로 했다. 연구 결과 클로피도그렐이 아스피린 대비 뇌졸중/MI/혈관성 사건으로 인한 사망을 8.7% 줄였지만, 절대 위험 감소 정도는 크지 않았다(5.3% vs 5.8%).
CHARISMA(Clopidogrel and aspirin versus aspirin alone for the prevention of atherothrombotic event) : 심혈관질환 또는 심혈관질환 고위험군 1만 5603명을 대상으로 '클로피도그렐+저용량 아스피린' 병용요법, '위약+저용량 아스피린'의 병용요법을 비교한 결과, MI/뇌졸중/심혈관 사망 비율은 클로피도그렐+아스피린 그룹이 위약+아스피린 그룹에 비해 낮았지만 통계적인 유의성을 확보하지 못했다. 심각한 출혈 위험은 클로피도그렐+아스피린 그룹에서 더 높은 경향을 보였다(RR=1.25, p=0.09).
PRoFESS(Prevention regimen for effectively avoiding second strokes) : 뇌졸중과 관련해 가장 규모가 큰 임상연구로서, 클로피도그렐에 대한 '아스피린+서방형 디피리다몰'의 비열등성을 입증하기 위해 2만여명을 대상으로 진행됐다. 처음에는 '아스피린+클로피도그렐' 병용요법 그룹도 포함돼 있었지만, 연구 도중 MATCH•CHARISMA연구 결과가 나오면서 연구 설계가 변경됐다. '아스피린+서방형 디피리다몰'은 클로피도그렐과의 비열등성을 충족시키지 못했다(RR=1.01, p=0.783).
OASIS 7(Optimal loading dose usage to reduce recurrent events/Optimal antiplatelet strategy for interventions) : 급성관동맥 환자 2만 5087명을 대상으로 클로피도그렐 고용량(2배)과 표준용량을 비교한 결과, 고용량요법이 표준용량 대비 심혈관 사망/MI/뇌졸중을 15%, 스텐트 혈전증을 42% 줄였다. 같은 그룹에서 아스피린 저용량과 고용량은 차이가 없었다.
TRITON-TIMI38(Trial to assess improvement in therapeutic outcomes by optimizing platelet inhibition with prasugrel thrombolysis in myocardial infarction 38) : 관상동맥중재시술(PCI)을 받은 환자 1만 3608명을 대상으로 프라수그렐과 클로피도그렐의 효과를 직접 비교했으며, 프라수그렐이 클로피도그렐 대비 심혈관 사망/MI/뇌졸중을 19% 줄였지만 치명적인 출혈은 4.19배 더 많았다.
PLATO(A Study of platelet inhibition and patient outcomes) : 급성관동맥증후군으로 입원한 1만 8624명을 대상으로 티카그렐로와 클로피도그렐을 투여한 결과, 티카그렐로가 사망/MI/뇌졸중을 클로피도그렐 대비 16% 줄였으며, 주요 출혈 위험은 차이가 없었다.
※ 본 좌담회 내용에 대해 궁금한 점이나 질문이 있으시면 이메일(eak@kma.org)로 보내주십시오. 보내주신 질문에 대해서는 패널들과 논의를 거쳐 답변드리겠습니다.
<의협신문>은 전문가의 양심과 소신을 바탕으로 하는 '진료패턴을 바꿀 최신 임상연구' 학술좌담회를 제약회사와 무관하게 정기적으로 개최하고 있습니다. 독자 여러분이 알고 싶어하는 올바른 정보를 신속하게 전해드릴 것을 약속드립니다.


